 Une fonction publique hospitalière bien présente mais des besoins importants
Une fonction publique hospitalière bien présente mais des besoins importants
Au regard de ses difficultés sanitaires, la population du Nord-Pas-de-Calais-Picardie se caractérise par des besoins de prise en charge importants en matière de santé. Dans la région, un emploi public sur quatre est consacré aux activités de santé. Avec ses 115 000 agents régionaux, la fonction publique hospitalière représente 10% des effectifs métropolitains, une proportion légèrement supérieure au poids démographique de la région au niveau national (9,4 %). Plus de 70 % de ses effectifs sont du personnel soignant parmi lesquels 10 000 médecins. Dans la région, cette offre publique de santé s’articule de façon assez équilibrée avec l’action des établissements privés, bien que cette dernière soit davantage orientée vers le secteur médico-social. Les professionnels de santé libéraux, exerçant « en ville » et auxquels recourent en général en premier lieu les patients, sont quant à eux moins présents qu’au niveau national, en particulier pour certaines spécialités médicales. L’offre de santé dans son ensemble, et a fortiori l’offre hospitalière, dernier maillon du parcours de soins, ne peut dans tous les cas garantir à elle seule le bon état de santé de la population. Des facteurs socio-économiques peu favorables à la population régionale limitent en effet l’accès aux soins et à la prévention en particulier.
- Un quart des emplois publics consacré aux activités de santé
- Un service public reposant essentiellement sur du personnel soignant
- Les établissements de santé privés, davantage orientés vers le médico-social
- Une offre de soins de ville plus limitée
- En amont du système de santé, d’autres déterminants de l’état de santé, peu favorables dans la région
- Un statut particulier pour les médecins exerçant à l’hôpital
Les particularités démographiques, sanitaires et sociales influent nécessairement sur les besoins et la consommation de soins d’une population. À ce titre, la région Nord-Pas-de-Calais-Picardie se distingue par une population plus jeune que la moyenne nationale mais aussi par un état de santé plus dégradé. Ces difficultés sanitaires se manifestent par la mortalité la plus élevée de France métropolitaine, l'espérance de vie la plus courte, ainsi que par la fréquence plus importante de certaines pathologies.
En tenant compte de l’effet lié à une population régionale plus jeune, la mortalité est supérieure de 21 % au niveau métropolitain. La surmortalité est encore plus élevée en considérant les décès prématurés (avant 65 ans) puisqu’elle dépasse de 30 % le niveau national. Cette surmortalité est plus ou moins marquée selon les départements : le Pas-de-Calais est le plus touché (+ 43 %) et l’Oise la plus épargnée (+ 9 %). La région Nord-Pas-de-Calais-Picardie présente ainsi l’espérance de vie la plus faible de France métropolitaine ; elle est aussi, avec la Bretagne, celle où les écarts entre hommes et femmes sont les plus importants. L’espérance de vie à la naissance (définitions) atteint 76,9 ans pour les hommes et 83,6 ans pour les femmes en 2014, contre 79,3 ans et 85,4 ans en moyenne française. La surmortalité régionale est partiellement liée à la fréquence des maladies chroniques. Les principales affections de longue durée (ALD) (définitions) sont le diabète, les tumeurs malignes et les maladies coronariennes. La surmortalité due au diabète dans la région est la plus élevée de France métropolitaine. Malgré une mobilisation depuis 10 ans et le déploiement de différentes mesures, sa progression n’est pas endiguée, et est corrélée à celle de l’obésité qui constitue la principale cause de diabète.
S’interroger sur l’adéquation de l’offre publique de santé aux besoins de la population implique de tenir compte de ces spécificités régionales.
Un quart des emplois publics consacré aux activités de santé
En Nord-Pas-de-Calais-Picardie, 24 % des salariés de la fonction publique sont dédiés à la fonction publique hospitalière (FPH) (définitions). La FPH régionale représente ainsi 10 % des effectifs métropolitains, une proportion légèrement plus élevée que le poids de la population régionale au niveau national (9,4 %). Avec près de 115 000 agents, le Nord-Pas-de-Calais-Picardie se situe parmi les quatre régions consacrant le plus d’effectifs à la FPH, derrière l’Île-de-France, l’Auvergne-Rhône-Alpes et l’Aquitaine-Limousin-Poitou-Charentes, cette dernière disposant d’un volume d’emplois quasi identique. Le positionnement régional reste le même en tenant compte du recours au temps partiel, avec 98 500 postes en équivalent temps plein sur l’année. Si l’on rapporte le volume d’emplois à la population régionale, indépendamment de sa situation sanitaire, l’offre de santé portée par la FPH est comparable à la moyenne de province (19,1 agents pour 1 000 habitants) et légèrement supérieure à celle de la Métropole (figure 1).
graphique1 – Volume et densité de l’emploi salarié dans les établissements de santé publics par région de France métropolitaine en 2013
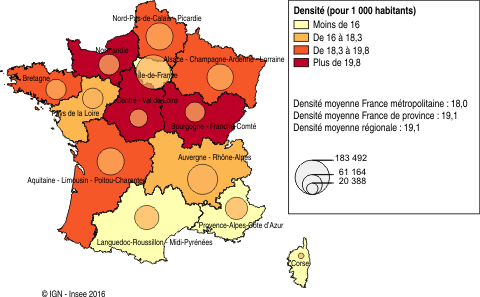
- Source : Insee, Recensement de la population, Siasp, postes principaux actifs et non annexes (y compris contrats aidés) au 31 décembre 2013.
Le Centre hospitalier universitaire de Lille est le plus gros employeur régional de la FPH. Il concentre près de 13 % des effectifs. Son rayonnement s’étend à l’ensemble de la région. Les établissements de Valenciennes et d’Amiens constituent les deux autres plus gros employeurs régionaux de la FPH. Toutefois, un nombre important de patients picards se soignent dans des établissements extérieurs à la région, ce qui limite l’influence du CHU d’Amiens. Les habitudes des populations résidentes et la moindre facilité d’accès, notamment depuis l’Aisne, expliquent des déplacements davantage orientés vers Reims pour le département de l’Aisne et vers Paris pour les habitants de l’Oise.
Un service public reposant essentiellement sur du personnel soignant
Les agents de la FPH sont très majoritairement des personnels soignants. Parmi les 115 000 agents régionaux, plus de 70 % interviennent directement dans le domaine des soins (figure 2a). Sont associés les personnels de la filière soignante (définitions) directement soumis au statut de la FPH, tels que les infirmiers ou aides-soignants, et les quelque 10 400 médecins hospitaliers, bien que ceux-ci soient régis par un statut particulier (encadré). La filière soignante représente l’essentiel de la FPH avec environ 60 % des effectifs, en France de province comme dans la région. Les aides-soignants sont largement majoritaires au sein de cette filière, avec plus d’un agent sur deux ; ils sont suivis par le corps des infirmiers, avec quatre agents sur 10. Les médecins occupent près de 10 % des effectifs de la FPH régionale, un poids identique à la moyenne métropolitaine de province. En Nord-Pas-de-Calais-Picardie, la densité de personnel soignant – médecins et filière soignante – se situe dans la moyenne de France métropolitaine, l’Île-de-France arrivant en tête en matière de densité de médecins hospitaliers.
Les personnels non soignants assurent des fonctions dites « supports » (filières administrative et technique-ouvrière) ou interviennent « en périphérie » du soin, dans l’accompagnement du patient (filières médico-technique et socio-éducative). Le Nord-Pas-de-Calais-Picardie se situe parmi les trois régions les mieux dotées en matière de densité et de volume de personnel non soignant, derrière la Bourgogne-Franche-Comté et la Normandie. La densité de personnel non soignant est supérieure au niveau national (figure 2b).
tableauFigure 2a – Personnels médicaux et non médicaux de la FPH régionale par filière
| Nord-Pas-de-Calais-Picardie | |
|---|---|
| Médecins hospitaliers sans |activité libérale annexe* | 9 |
| Filière soignante | 61 |
| Filière accompagnement |du patient |(médico-technique |et socio-éducative) | 6 |
| Fonctions supports |et contrats courts|(technique-ouvrière, |administrative et hors filière) | 24 |
- * Sont regroupées ici les filières médico-technique et socio-éducative.
- ** Sont regroupées ici les filières technique-ouvrière, administrative et le personnel hors filière en contrats courts (contrats aidés ou apprentissage).
- *** Il s'agit ici des médecins hospitaliers n'ayant pas d'activité libérale annexe, y compris les internes. Ces médecins ne sont pas soumis au statut de la FPH, mais sont inclus par extension dans son périmètre.
- Source : Insee, SIASP 2013, Recensement de la population 2013, Nomenclature des emplois hospitaliers.
graphiqueFigure 2a – Personnels médicaux et non médicaux de la FPH régionale par filière

- * Sont regroupées ici les filières médico-technique et socio-éducative.
- ** Sont regroupées ici les filières technique-ouvrière, administrative et le personnel hors filière en contrats courts (contrats aidés ou apprentissage).
- *** Il s'agit ici des médecins hospitaliers n'ayant pas d'activité libérale annexe, y compris les internes. Ces médecins ne sont pas soumis au statut de la FPH, mais sont inclus par extension dans son périmètre.
- Source : Insee, SIASP 2013, Recensement de la population 2013, Nomenclature des emplois hospitaliers.
tableauFigure 2b – Densité d'emplois de la fonction publique hospitalière
| Région Nord-Pas-de-Calais - Picardie | France métropolitaine | France de province | |
|---|---|---|---|
| Autres filières | 5,7 | 5,0 | 5,2 |
| Filière soignante |(hors médecins) | 11,7 | 11,2 | 11,6 |
| Médecins | 1,7 | 1,8 | 1,7 |
| Ensemble de la FPH | 19,1 | 18,0 | 19,1 |
- Il s'agit ici des médecins hospitaliers n'ayant pas d'activité libérale annexe, y compris les internes. Ces médecins ne sont pas soumis au statut de la FPH, mais sont inclus par extension dans son périmètre.
- Source : Insee, SIASP 2013, Recensement de la population 2013, Nomenclature des emplois hospitaliers.
graphiqueFigure 2b – Densité d'emplois de la fonction publique hospitalière

- Il s'agit ici des médecins hospitaliers n'ayant pas d'activité libérale annexe, y compris les internes. Ces médecins ne sont pas soumis au statut de la FPH, mais sont inclus par extension dans son périmètre.
- Source : Insee, SIASP 2013, Recensement de la population 2013, Nomenclature des emplois hospitaliers.
Les fonctions dites « supports » constituent près du quart des effectifs de la FPH, une part supérieure de deux points à la moyenne métropolitaine (avec ou hors Île-de-France) (figure 2a). Les autres personnels non soignants (6 % des effectifs de la FPH) exercent principalement les métiers de préparateur en pharmacie, manipulateur en radiologie, technicien de laboratoire, éducateur spécialisé ou éducateur de jeunes enfants.
Par ailleurs, dans la région comme en métropole, 90 % du personnel de la FPH exerce au sein d’un hôpital et 10 % dans un établissement médico-social (établissement d’hébergement pour personnes âgées dépendantes ou pour personnes handicapées).
Si la fonction publique hospitalière joue un rôle majeur dans l’offre de santé globale (définitions), son action s’articule avec celle d’autres acteurs du système de santé : d’une part, les établissements de santé privés (sanitaires et médico-sociaux) et d’autre part, les professionnels de santé libéraux exerçant en cabinet – ou soins de ville – tel que le médecin généraliste, point d’entrée dans le parcours de soins du patient et rouage essentiel en matière de prévention et de dépistage.
Les établissements de santé privés, davantage orientés vers le médico-social
En Nord-Pas-de-Calais-Picardie, les établissements de santé privés emploient 91 300 salariés (77 800 équivalent temps plein). Contrairement au versant public où le domaine hospitalier prédomine, les emplois se répartissent quasi équitablement entre les secteurs sanitaire et médico-social : 52 % des emplois salariés pour le premier contre 48 % pour le second. Les hôpitaux Saint Philibert et Saint Vincent de Paul du groupement des hôpitaux de l’Institut catholique de Lille, situés dans la métropole lilloise, et l’Institut Calot de la fondation Hopale, localisé à Berck-sur-Mer, sont les plus gros établissements de santé privés de la région.
Rapportés à la population régionale, ces emplois correspondent à une densité de 15,2 emplois pour 1 000 habitants (figure 3), légèrement plus basse qu’au niveau national (16,1 en province, 15,7 pour 1 000 habitants en métropole). Comparée aux autres régions, le Nord-Pas-de-Calais-Picardie dispose toutefois de densités d’offre de santé, publique et privée, relativement « équilibrées » et proches de la moyenne métropolitaine, à l’instar de la Bretagne. Pour d’autres régions, l’équilibre est nettement moindre et la complémentarité se fait davantage en faveur de l’un ou l’autre des secteurs, public ou privé. Les deux régions méditerranéennes de Provence-Alpes-Côte d'Azur et Languedoc-Roussillon-Midi-Pyrénées illustrent nettement le cas d’une sous-dotation en offre publique de santé associée à une forte densité d’emplois salariés privés. À l’inverse, le Centre-Val de Loire, et dans une moindre mesure la Bourgogne-Franche-Comté et la Normandie, disposent d’une plus faible densité d’offre privée mais s’avèrent mieux dotées que la moyenne en matière d’établissements publics.
graphique3 – Volume et densité de l'emploi salarié dans les établissements de santé privés par région de France métropolitaine en 2013
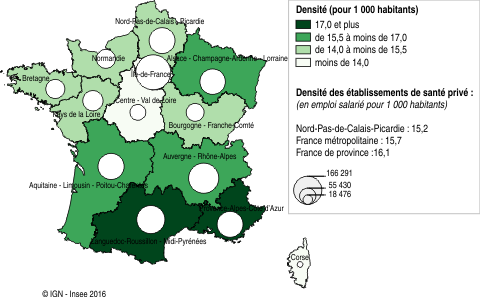
- Source : Insee, Clap, Recensement de la population.
Une offre de soins de ville plus limitée
En Nord-Pas-de-Calais-Picardie, ce sont 27 200 médecins, infirmiers, dentistes et masseurs-kinésithérapeutes qui concourent à l’offre de soins de ville en 2013, soit 8,2 % des effectifs nationaux, une part inférieure à celle de la population régionale dans la population de France métropolitaine (9,4 %).
La densité régionale de ces professionnels de santé, de 4,5 emplois pour 1 000 habitants, est moins élevée qu’en France métropolitaine (5,2 pour 1 000 habitants) (figure 4). Cette situation concerne aussi bien les médecins que les autres professions de santé. Si la densité est relativement proche du niveau national pour les médecins généralistes, ceux-ci font face à une suractivité liée probablement en partie à l’état de santé de la population et au manque de spécialistes. Cette suractivité pourrait participer à rendre la prévention plus difficile, faute de moyens et de disponibilités. Concernant les spécialistes, la région est moins dotée qu’au niveau national avec 0,7 médecin spécialiste pour 1 000 habitants (contre 0,9 pour la France métropolitaine). Les spécialités les plus concernées par cette sous-représentation sont la psychiatrie, la cardiologie, l’ophtalmologie, la dermatologie et la pédiatrie. Au sein de la région, les départements de l’Aisne et de l’Oise se distinguent par la moindre présence des médecins de ville, généralistes comme spécialistes.
Cette moindre densité se confirme au niveau régional pour les autres professionnels de santé libéraux comme les dentistes, masseurs- kinésithérapeutes ou infirmiers.
tableauFigure 4 – Effectifs et densités de l'offre de soins de ville en 2015
| Nord-Pas-de-Calais-Picardie | France métropolitaine | ||
|---|---|---|---|
| nombre | densité (pour 1 000 habitants) | densité (pour 1 000 habitants) | |
| Médecins dont : | 10 232 | 1,7 | 2,0 |
| généralistes | 6 159 | 1,0 | 1,1 |
| spécialistes | 4 073 | 0,7 | 0,9 |
| Autres professions de santé : | 16 938 | 2,8 | 3,2 |
| dentistes | 2 589 | 0,4 | 0,6 |
| masseurs-kinésithérapeutes | 5 618 | 0,9 | 1,0 |
| infirmiers | 8 731 | 1,5 | 1,6 |
| Ensemble | 27 170 | 4,5 | 5,2 |
- Champ : Professionnels de santé exerçant une activité libérale (cabinet en ville) ou mixte (salariée et libérale).
- Source : Agence Régionale de Santé du Nord-Pas-de-Calais-Picardie, Répertoire Partagé des Professionnels de Santé, Adeli.
En amont du système de santé, d’autres déterminants de l’état de santé, peu favorables dans la région
L’offre de santé en Nord-Pas-de-Calais-Picardie se caractérise donc par une présence de la FPH comparable à la moyenne nationale alors que l’offre de santé privée, notamment celle de soins de ville, est relativement moins abondante. Ce constat doit être mis en perspective des difficultés sanitaires dans la région auxquelles est confronté le système de santé. Pour autant, s’il existe sans doute des marges de progrès en matière de présence médicale libérale ou d’articulation entre les différentes offres de soins, il ne faut pas en conclure à l’inefficacité du système de santé.
L’offre de santé dans son ensemble ne permet en effet pas à elle seule de garantir un bon état de santé de la population. D'autres facteurs peuvent limiter l’accès aux soins, à la prévention en particulier ou encore aux médecins spécialistes : la pauvreté, la précarité, l’isolement…. Le non-recours aux soins est donc un enjeu essentiel pour éviter la détection tardive des pathologies. Des dispositifs facilitant l’accès aux soins des personnes à faibles ressources ont ainsi pour objectif d’atténuer l’impact de la précarité sur l’état de santé. Dans la région, 11 % de la population couverte par le régime général de sécurité sociale bénéficient ainsi gratuitement de la couverture maladie universelle complémentaire (CMUC) (7 % en France métropolitaine).
Les comportements à risque sont aussi plus fréquents dans la région comme en témoigne la surmortalité due à la consommation d’alcool ou de tabac (respectivement 83 % et 27 % de décès prématurés supplémentaires par rapport aux niveaux de France métropolitaine). La fréquence du diabète illustre par ailleurs de mauvaises habitudes alimentaires : sur 1 000 personnes prises en charge au régime général de la sécurité sociale dans les départements du Nord et du Pas-de-Calais, 52 bénéficient d’une prise en charge à 100 % au titre de cette affection de longue durée. C’est le taux le plus élevé de France métropolitaine. Les départements de la Somme, de l’Aisne et de l’Oise sont un peu moins touchés avec une prévalence de 48 pour 1 000 habitants. Enfin, les actions de prévention organisées par les autorités sanitaires sont moins suivies : le dépistage du cancer du sein ou du cancer colorectal, recommandé pour les 50-74 ans tous les deux ans, est moins pratiqué par la population régionale.
Les enjeux de prévention autour de ces pratiques à risque et autour du non-recours aux soins ne concernent pas uniquement la FPH mais tous les acteurs du système de santé et plus largement du domaine social ou éducatif. Ainsi, la densité d’emplois dans la FPH ne paraît pas particulièrement élevée compte tenu des enjeux sanitaires et de la moindre présence d'offre de soins de ville dans la région.
Un statut particulier pour les médecins exerçant à l’hôpital
Les médecins hospitaliers ne sont pas des fonctionnaires, mais des agents publics sous statut. Contrairement aux autres personnels de la fonction publique hospitalière, ils ne sont pas régis par le Code de la fonction publique mais par celui de la santé publique. Ainsi, le statut de praticien hospitalier (PH) est le mode de recrutement de principe des médecins qui veulent travailler à l’hôpital.
Pour acquérir ce statut, il faut réussir le concours national organisé une fois par an par le Centre national de gestion des praticiens hospitaliers et des personnels de direction de la fonction publique hospitalière (CNG). Un arrêté fixe les disciplines et spécialités ouvertes au concours.
Le statut de praticien en établissement de santé offre une certaine souplesse d’exercice car les PH peuvent opter pour un exercice à temps plein, à temps partiel ou une activité réduite. Ils peuvent également avoir un exercice partagé sur plusieurs établissements qu’ils soient publics sanitaires, sociaux et médico-sociaux ou privés participant à une mission de service public. Les praticiens hospitaliers à temps plein peuvent être autorisés à exercer au sein de l’hôpital une activité libérale encadrée, dans la limite autorisée.
Sources
Le système d’information sur les agents des services publics (SIASP), produit par l’Insee à partir de 2009, recense les données sur l’emploi et les rémunérations des agents des trois versants de la fonction publique (État, Territoriale et Hospitalière), issues des déclarations annuelles de données sociales (DADS) des employeurs.
Le dispositif Connaissance locale de l’appareil productif (Clap) produit des statistiques localisées au lieu de travail sur l’emploi salarié et les rémunérations pour les différentes activités des secteurs marchand et non marchand. Cette source est utilisée dans l’étude pour décrire l’offre des établissements sanitaires et médico-sociaux privés (codes APET 86 et 87 selon NAF Rév.2 2008). Les données sur l’emploi salarié sont issues des déclarations annuelles de données sociales (DADS) et des bordereaux récapitulatifs de cotisations de l’Urssaf (Union pour le recouvrement de sécurité sociale et des allocations familiales).
Le Répertoire partagé des professionnels de santé (RPPS) identifie de manière unique les professionnels de santé en distinguant leur mode d’exercice (salarié, libéral ou « mixte »). Il est utilisé dans l’étude pour le décompte des professionnels exerçant en « ville ».
Définitions
L’espérance de vie à la naissance représente la durée de vie moyenne – ou l’âge moyen au décès – d’une génération fictive soumise aux conditions de mortalité de l’année. Elle caractérise la mortalité indépendamment de la structure par âge.
Le dispositif des affections de longue durée (ALD) permet la prise en charge des patients ayant une maladie chronique comportant un traitement prolongé et une thérapeutique coûteuse. Une liste établie par décret fixe trente affections ouvrant droit à une exonération du ticket modérateur (tumeurs malignes, diabète, maladies psychiatriques de longue durée, maladies coronariennes, insuffisance cardiaque grave, etc.).
La fonction publique hospitalière (FPH) regroupe les établissements sanitaires (hôpitaux) et médico-sociaux (établissements d’hébergement pour personnes âgées dépendantes ou personnes handicapées) soumis au droit administratif dans lesquels le recrutement est effectué sur la base du droit public. Bien qu’il existe des métiers de la santé dans les deux autres versants de la fonction publique (État et Territoriale), ils sont exclus de l’étude car non dénombrables de façon fiable dans la base de données SIASP.
Nomenclature des emplois hospitaliers (NEH) : classification selon la fonction occupée des personnels relevant de la FPH. Sa mise à jour intervient au fil des révisions des statuts des personnels médicaux et non médicaux. À côté des personnels médicaux hospitaliers, classés à part du fait de leur statut particulier, on distingue les filières soignante (hors médecins donc), médico-technique, socio-éducative, administrative, technique et ouvrière, hors filière (contrats aidés et d’apprentissage essentiellement).
Offre de santé : inclut ici l’offre des établissements de santé publics et privés (sanitaires et médico-sociaux) ainsi que l’offre de soins de ville.
Soins de ville : soins effectués en cabinet de ville, en dispensaire, centres de soins ou lors de consultations externes d’établissements hospitaliers publics ou privés. Sont retenues dans l’étude les principales professions de santé : les médecins (généralistes ou spécialistes), les dentistes, les infirmiers et les masseurs-kinésithérapeutes.
Pour en savoir plus
Fabre J., « Emploi public en Nord-Pas-de-Calais : l’adéquation avec les besoins de la population dans l’enseignement et la santé », Pages de profils Insee Nord-Pas-de-Calais n° 37, avril 2008.
Duval J., Sénigout E., « L’emploi dans la fonction publique en 2013 », Insee Première n° 1544, avril 2015.
Despres C., « Le renoncement aux soins pour raisons financières », Document de travail Drees n° 119, mars 2012.
Raimbault M., « Un état de santé dégradé », Newsletter ORS NPDC n° 2, février 2016.




