 Une hospitalisation en court séjour sur deux a lieu à moins de 20 minutes du domicile
Une hospitalisation en court séjour sur deux a lieu à moins de 20 minutes du domicile
En 2010, une personne sur six a été hospitalisée en court séjour. La moitié des patients ont été accueillis à moins de 20 minutes de leur domicile. Les temps d'accès sont plus courts pour les interventions les plus fréquentes, comme la chirurgie orthopédique, les endoscopies digestives ou encore les accouchements. D'un territoire de santé à l'autre, ces temps peuvent différer selon l'importance et la diversité de l'offre hospitalière. Certains territoires accueillent plus souvent que d'autres des populations résidant hors de leur périmètre. Réciproquement, la part des patients hospitalisés hors de leur territoire de résidence est variable selon les zones géographiques. En croisant ces deux dimensions, quatre profils de territoires de santé se dessinent.
- En 2010, 11 millions de personnes ont été hospitalisées en court séjour
- Des trajets plus courts pour les interventions les plus fréquentes
- Des disparités dans l'accès aux soins selon les territoires
- L'importance et la diversité de l'offre de soins expliquent en partie les écarts
- Des territoires différents en termes d'autonomie et d'attractivité
En 2010, 11 millions de personnes ont été hospitalisées en court séjour
En France, en 2010, 11 millions de personnes, soit 17 % de la population, ont été hospitalisées en court séjour en médecine, chirurgie ou obstétrique. Au total, cela représente 16 millions de séjours, certaines personnes ayant été hospitalisées plusieurs fois dans l'année. La moitié des patients ont été accueillis à moins de 21 minutes de leur domicile, un quart à moins de 11 minutes et un quart à plus de 37 minutes.
Les principales activités hospitalières ont été classées en trente spécialités (sources). Certaines sont relativement courantes et représentent un nombre important de séjours. C'est le cas notamment de la chirurgie orthopédique, des endoscopies digestives, de la cardiologie et de la pédiatrie médicale, avec pour chacune d'entre elles plus d'un million de séjours en 2010. À l'opposé, les soins aux grands brûlés, l'assistance médicale à la procréation et les chirurgies thoraciques, vasculaires et infantiles correspondent chacune à moins de 100 000 séjours (graphique). Les temps de parcours doivent ainsi être appréciés au regard de la rareté de l'évènement que constitue chaque type d'hospitalisation.
graphiqueGraphique 1 – Nombre de séjours et temps d'accès médian, selon la spécialité
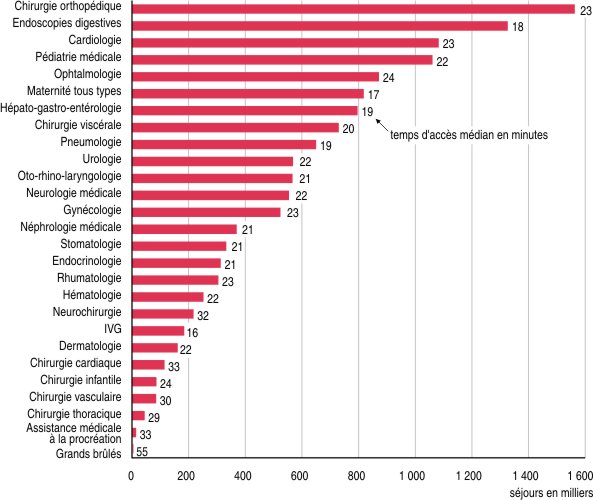
- Lecture : en 2010, la chirurgie orthopédique représente 1,6 million de séjours ; un patient concerné sur deux a été accueilli à moins de 23 minutes de son domicile.
- Champ : France, hospitalisations en court séjour en 2010.
- Sources : Insee-Drees ; PMSI MCO 2010 ; SAE 2010 ; Distancier Odomatrix.
Des trajets plus courts pour les interventions les plus fréquentes
Le temps nécessaire à un patient pour se rendre de son domicile à un établissement de santé est généralement plus court pour les pathologies les plus fréquentes. Celles-ci peuvent être prises en charge dans davantage d'établissements que les pathologies inhabituelles, qui exigent souvent le déplacement dans un établissement de pointe.
Parmi les séjours nécessitant des temps de trajet médians faibles figurent les accouchements, au nombre de 820 000 en 2010 : la moitié des patientes ont mis moins de 17 minutes pour se rendre à l'hôpital. Ce sont les séjours pour les interruptions volontaires de grossesse qui détiennent le temps d'accès le plus court (16 minutes).
Pour la majorité des autres spécialités, le temps médian est compris entre 18 et 24 minutes. Seules six d'entre elles, totalisant moins de 500 000 séjours, ont des temps plus élevés. De l'ordre de 30 minutes pour la chirurgie thoracique et vasculaire, 33 minutes pour la neurochirurgie, la chirurgie cardiaque et l'assistance médicale à la procréation, et enfin 55 minutes pour les soins aux grands brûlés. Ces temps correspondent à des trajets effectués par la route, mais ils peuvent par ailleurs être réduits grâce au transport héliporté, dans le cas où un patient réside loin de l'établissement devant l'accueillir et si la situation requiert une intervention en urgence.
Des disparités dans l'accès aux soins selon les territoires
L'analyse des disparités territoriales dans l'accès aux soins est ici menée à travers le découpage du pays en territoires de santé. Les agences régionales de santé ont été chargées de définir ces territoires « pertinents pour la prise en compte des activités de santé publique, de soins et d'équipements des établissements de santé, de prise en charge et d'accompagnement médico-social, ainsi que pour l'accès aux soins de premier recours » (Code de la santé publique). Un territoire de santé est souvent d'une taille comparable à un département, mais il peut aussi correspondre à la région entière (un seul territoire dans le Limousin) ou au contraire à un découpage plus fin (quatre territoires en Alsace).
Pour l'ensemble de la France, toutes spécialités confondues, le temps d'accès médian à un établissement de santé est de 21 minutes, mais il s'échelonne de 9 à 42 minutes selon le territoire de santé. Dans 26 des 106 territoires de France, le temps médian est inférieur à 20 minutes. Parmi ceux-ci figurent notamment les Alpes-Maritimes, Paris et les autres territoires d'Île-de-France (sauf la Seine-et-Marne), Strasbourg, Le Havre, la région Nord - Pas-de-Calais (excepté le territoire Artois-Douaisis), la zone Navarre-Côte basque (carte 1) ou encore les DOM.
À l'opposé, 16 territoires - plus ruraux - se caractérisent par un temps d'accès médian supérieur ou égal à 30 minutes. C'est le cas par exemple de la Corse, des Deux-Sèvres, de la Dordogne, de l'Ariège, du Lot, de l'Indre et de la Lozère. Pour deux territoires, le Gers et les Alpes-de-Haute-Provence, le temps médian nécessaire aux patients pour se rendre à l'hôpital est même supérieur à 40 minutes. Quelle que soit la spécialité, les territoires de santé qui ont des temps d'accès supérieurs à la moyenne sont globalement les mêmes.
graphiqueCarte 1 – Temps d'accès médians aux soins selon le territoire de résidence
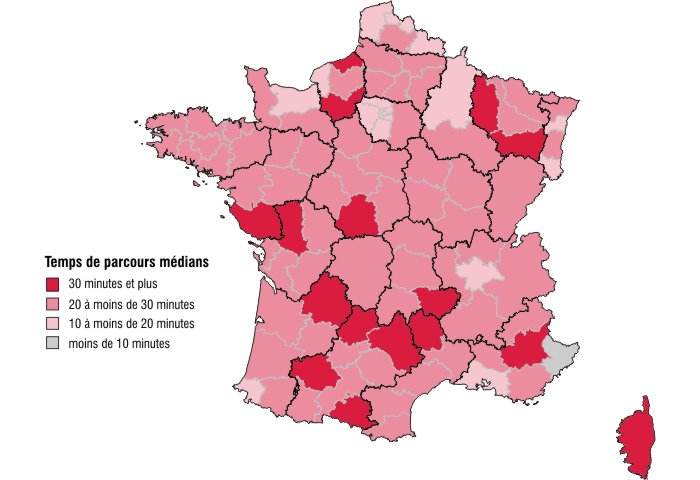
- Champ : France, hospitalisations en court séjour en 2010.
- Sources : Insee-Drees ; PMSI MCO 2010 ; Distancier Odomatrix.
L'importance et la diversité de l'offre de soins expliquent en partie les écarts
Ces écarts entre territoires de santé peuvent notamment s'expliquer par les disparités dans l'offre de soins. Sur le plan quantitatif, l'offre peut se mesurer par la densité de lits de court séjour par habitant. Cette densité est de 40 lits pour 10 000 habitants au niveau national, et elle varie de 19 à 73 lits selon le territoire de santé. Les territoires les mieux pourvus sont la Côte d'Or, le Cantal, la Meurthe-et-Moselle, Paris, et les territoires de Strasbourg et de Flandre intérieure : tous comptent plus de 50 lits de court séjour pour 10 000 habitants (carte 2). À l'inverse, l'ouest de l'Oise, la Vendée, les Landes, la grande couronne de l'Île-de-France, la Haute-Loire, la Dordogne, le Lot et l'Ariège figurent parmi les moins bien dotés.
En rapprochant les cartes de densité et de temps d'accès, on constate que parmi les territoires de santé disposant de moins de 30 lits pour 10 000 habitants, près de la moitié ont un temps d'accès médian supérieur à 30 minutes. Et qu'inversement, parmi les 35 territoires ayant une densité supérieure à 40 lits pour 10 000 habitants, aucun n'a un temps d'accès médian de plus de 30 minutes. Une corrélation entre densité de l'offre de soins et temps d'accès qui semble logique, puisqu'un patient mettra a priori d'autant moins de temps à se rendre à l'hôpital que son territoire sera fourni en offre de soins, même s'il faut également tenir compte des facilités de transport sur le territoire. Seuls les quatre territoires composant la grande couronne de la région Île-de-France (Essonne, Seine-et-Marne, Val-d'Oise et Yvelines) semblent faire figure d'exception. Ils disposent en effet tous d'une offre de soins relativement faible au regard de la population résidente, mais leurs temps d'accès aux soins apparaissent pourtant parmi les plus courts.
Les différences entre les territoires tiennent aussi en partie à la diversité de l'offre : lorsqu'un territoire offre l'accès à de nombreuses spécialités, les temps sont réduits. L'indice de spécificité permet de savoir si l'activité hospitalière d'un territoire est plus concentrée que l'activité hospitalière au niveau national. Un indice élevé reflète une plus forte concentration des séjours dans certaines spécialités, donc probablement un éventail de soins offerts plus restreint. En comparant la carte de l'indice de spécificité (carte 3) à celle des temps médians, il ressort bien que moins l'offre est diversifiée, plus le temps médian d'accès à l'ensemble des spécialités augmente. Lorsque l'ensemble de la demande n'est pas couverte, les patients se font soigner hors de leur territoire de santé, ce qui induit le plus souvent des parcours plus longs. Les territoires ayant des temps médians faibles disposent par ailleurs souvent d'un centre hospitalier universitaire, garant d'une large offre de soins.
graphiqueCarte 2 – Nombre de lits en court séjour pour 10 000 habitants par territoire de santé
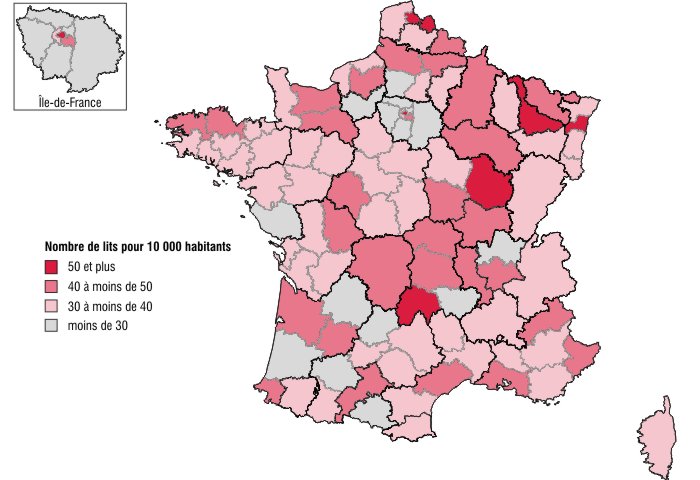
- Sources : Insee-Drees ; SAE 2010.
graphiqueCarte 3 – Spécificité de l'offre des territoires de santé
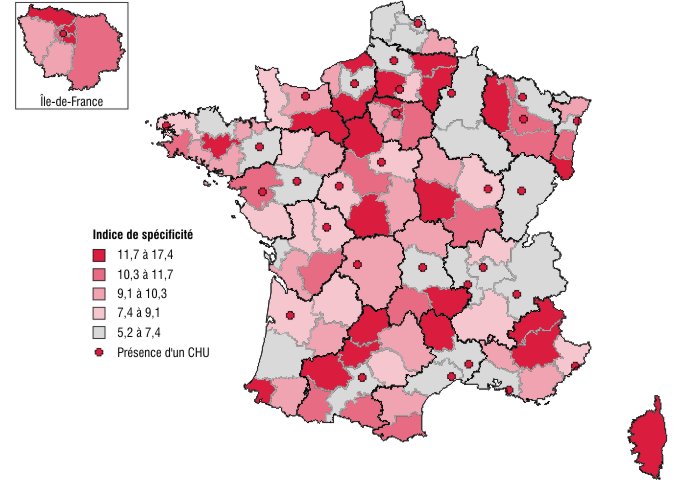
- Note : plus l'indice de spécificité est élevé, moins l'activité hospitalière est diversifiée relativement aux autres territoires.
- Sources : Insee-Drees ; PMSI MCO 2010.
Des territoires différents en termes d'autonomie et d'attractivité
L'étude des destinations et provenances des patients permet d'établir des profils de territoires selon deux dimensions : autonomie et attractivité. L'autonomie est mesurée par la proportion de résidents d'un territoire qui sont hospitalisés dans ce territoire, l'attractivité par le pourcentage de l'activité des hôpitaux consacrée à des patients résidant hors du territoire (carte 4).
Certains territoires de santé sont à la fois autonomes et peu attractifs, on les qualifiera de territoires « autocentrés » : la grande majorité des résidents se font hospitaliser sur place et peu de patients viennent de l'extérieur. C'est le cas de certains territoires situés sur les zones littorales ou frontalières. Leur géographie explique en partie cette faible ouverture sur l'extérieur puisqu'ils ont peu de frontières communes avec les autres territoires de santé.
Une autre catégorie est celle des territoires qui répondent à la demande locale mais aussi à celle émanant de patients non résidents. Ces territoires sont donc attractifs, tout en étant autonomes du point de vue de leur demande intérieure. Figurent parmi ces territoires « à flux entrants » les territoires Navarre-Côte Basque, Strasbourg ou encore la Haute-Garonne. Paris n'est pas classé dans cette catégorie du fait de son autonomie proche de la moyenne, mais sa part d'activité locale est particulièrement faible : seulement 43 % de l'activité des établissements est consacrée aux Parisiens, ce qui place ce territoire au premier rang en termes d'attractivité. Cette forte attractivité peut s'expliquer par une offre dense, mobilisant aussi certaines techniques de pointe peu disponibles ailleurs.
Troisième profil, les territoires « à flux sortants » attirent peu les patients résidant hors du territoire et ont un faible degré d'autonomie. On trouve dans ce groupe des territoires ruraux comme le Gers, la Haute-Loire, l'Oise-Est ou encore la Lozère, la Dordogne, la Meuse, l'Ariège et le Loir-et-Cher.
Enfin, la quatrième catégorie regroupe des territoires ouverts sur l'extérieur, à la fois en offre et en demande. De nombreux patients quittent ces territoires « ouverts » pour se faire soigner, mais leurs établissements attirent en parallèle une large clientèle extérieure. La petite et la grande couronne de la région Île-de-France en sont des exemples. Les spécialisations différentes des établissements de la région peuvent être à l'origine des flux croisés entre ces territoires et celui de Paris.
graphiqueCarte 4 – Profils des territoires de santé
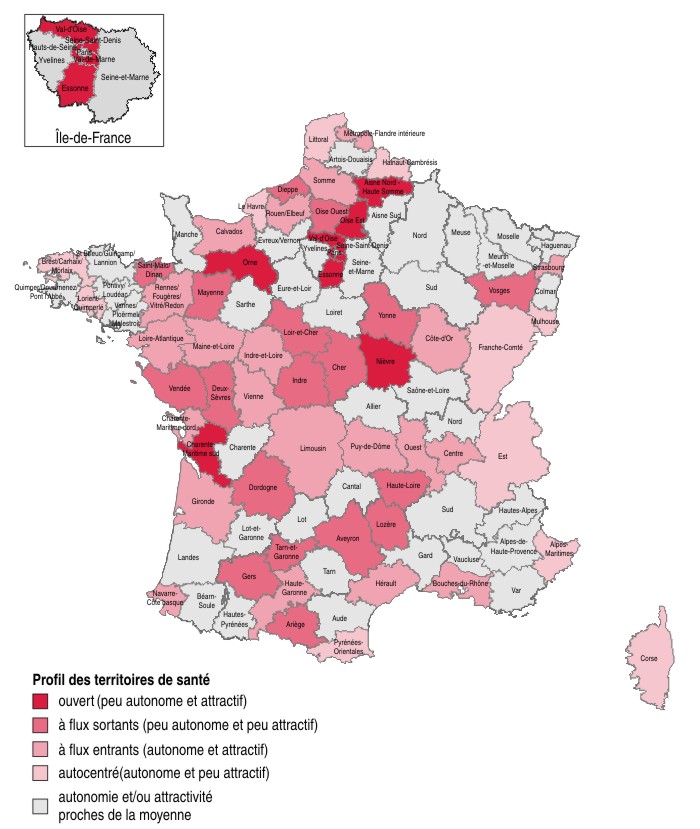
- Note : l’autonomie est mesurée par la proportion de résidents d’un territoire qui sont hospitalisés dans ce territoire, l’attractivité par le pourcentage de l’activité des hôpitaux consacrée à des patients résidents hors du territoire.
- Sources : Insee-Drees ; PMSI MCO 2010.
Sources
La Drees et l'Insee ont développé une méthodologie d'analyse de l'accessibilité des services de santé en ville ou à l'hôpital, qui mobilise principalement deux bases de données : le Programme de médicalisation des systèmes d'information (PMSI) pour les soins hospitaliers et le Système national d'informations inter-régimes de l'assurance maladie (SNIIR-AM) pour les soins de ville. Trente spécialités sont prises en compte dans l'analyse : elles correspondent à 14 millions de séjours, soit 8 séjours sur dix en médecine, chirurgie et obstétrique. Les séjours non retenus concernent entre autres la médecine vasculaire, les affections de la période périnatale, les maladies infectieuses, la psychiatrie, la toxicologie, ou encore la chirurgie inter-spécialités.
Définitions
Temps de trajet : ils sont estimés grâce au logiciel Odomatrix, développé par l'Inra, qui permet le calcul de distances entre deux communes. Ces distances sont ensuite converties en temps en appliquant une vitesse moyenne selon le type de route. Les patients et les établissements sont localisés au centre-ville de leur commune, généralement la mairie, et non à l'adresse exacte. Les patients qui se font soigner dans leur commune de résidence se voient ainsi affecter un temps de trajet nul. Pour Paris, Lyon et Marseille, les distances sont calculées entre arrondissements. Pour comparer ensuite les différentes spécialités ou les différents territoires, on calcule des temps de trajet médians : la moitié des personnes ont un temps de trajet inférieur et l'autre moitié un temps supérieur.
Territoire de santé : zonage infrarégional défini par chaque agence régionale de santé pour l'organisation des soins. Avant la loi Hôpital, patients, santé et territoire (HPST) du 21 juillet 2009, les territoires de santé n'étaient utilisés que pour le découpage des activités de soins hospitalières. Dans le cadre de la loi HPST, dont un des objectifs prioritaires est l'égal accès aux soins, les territoires de santé servent désormais de cadre pour la définition des organisations et activités sanitaires existantes, des besoins de santé de la population, et des réponses à y apporter, dans le cadre de la politique régionale de santé. Ils constituent l'unité première du découpage géographique dans le champ de la santé.
Indice de spécificité : cet indicateur, appelé indice de Krugman, mesure la spécificité d'un territoire en termes de structure d'activité hospitalière par rapport à la moyenne nationale. L'indice est compris entre 0 et 100. S'il est nul, la zone ressemble parfaitement au reste du territoire. En revanche, si la zone est entièrement spécialisée dans des activités que l'on ne retrouve pas ailleurs, cet indice sera égal à 100 et la zone sera parfaitement spécifique.





